Anémie Falciforme- Drépanocytose
Voir aussi
Généralités
L’anémie falciforme (drépanocytose) est une maladie génétique due à une anomalie de l’hémoglobine. La forme la plus fréquente est le type SS.
En situation d’hypoxémie tissulaire, cette hémoglobine (Hb) se polymérise et entraine une déformation de l’érythrocyte en forme de faucille. L’érythrocyte perd donc de sa flexibilité et peut obstruer les capillaires sanguins. Ce phénomène de vaso-occlusion est à l’origine de la plupart des complications de cette maladie.
Il existe 3 types causant les complications de l’anémie falciforme : tous traités de manière identique :
- Hb SS (forme la plus commune)
- Hb SC
- Hb SB°/+Thal
Les crises aigues peuvent survenir spontanément ou être causées par :
- Infection
- Déshydratation
- Hypoxie
- Médicaments et procédures (chirurgie)
Il est important de noter que la fonction splénique est rapidement altérée chez un patient avec anémie falciforme. Ainsi, plus de 95% des enfants atteint d’HbSS développent une asplénie fonctionnelle avant l’âge de 5 ans. De fait, chaque patient atteint d’anémie falciforme est donc à risque majeur d’infections graves par des bactéries encapsulées.
Au Québec, le dépistage néonatal se fait depuis novembre 2013 sur l’île de Montréal et de Laval. Ce programme a été étendu à l’ensemble de la province. Ainsi chaque enfant né au Québec est dépisté pour l’anémie falciforme depuis avril 2016.
Tout patient souffrant d’anémie falciforme devrait bénéficier d’un suivi par un centre tertiaire, ayant une expertise en anémie falciforme.
Voir aussi
- Document de Principe de la Société Canadienne de Pédiatrie La prévention et la prise en charge des complications aiguës de l’anémie falciforme
- Outils Solution for Kids In Pain sur l’utilisation des opioïdes pour ces enfants et adolescents https://kidsinpain.ca/youth-in-pain/
ÉVALUATION
Diagnostic différentiel
Complications de l’anémie falciforme :
Crise vaso-occlusive (CVO)
- Crises douloureuses suite à phénomène de vaso-occlusion par les globules rouges déformés
- Attention aux jeunes enfants (≤2 ans)
- Présentation initiale est souvent une dactylite (ou syndrome pied-main: une tuméfaction douloureuse des mains ou pieds)
- Considérer une cause primaire à la douleur
- Tout épisode de douleur n’est pas forcément une CVO
- À l’examen, rechercher :
- Sx de douleur, dyspnée, fièvre, pâleur, léthargie
- Description douleur : localisation, intensité, similarités avec crises antérieures
- Attention aux Sx de douleur thoracique, toux, tachypnée, fièvre et désaturation pour la possibilité d’un STA
- Attention à douleur abdominale et séquestration splénique: évaluer la rate!
- Rechercher les symptômes neurologiques suggestifs d’un AVC.
Fièvre
- Risque accru de bactériémie/sepsis à pneumocoques et méningocoques vu l’asplénie fonctionnelle
- À risque d’ostéomyélite
- À l’examen, rechercher :
- T > 38.5°C R ou T > 38°C B
- Porter attention à tout foyer infectieux
Syndrome thoracique aigu (STA)
- Les critères diagnostiques sont :
- Signes/Sx respiratoires, fièvre
- Nouvel infiltrat à la radiographie pulmonaire
- À l’examen, rechercher :
- Saturation O2
- Dyspnée, toux, tachypnée, douleur thoracique et fièvre
Séquestration splénique
- Outre l’infection au pneumocoque, la séquestration splénique constitue la complication létale la plus précoce
- Patients de type Hb SS : entre 6 mois-5 ans
- Présentation tardive chez patients de type Hb SC/SB+thal
- Définit par:
- Rate > 2cm sous le rebord costal (comparer avec le niveau de base du patient)
- Chute de l’Hb > 20g/L par rapport au niveau de base
- ± Thrombocytopénie
- À l’examen, rechercher :
- Pâleur
- Instabilité hémodynamique
- Taille de la rate
Priapisme
- Plus commun chez les adolescents, mais peut survenir à tout âge
- Se définit par une érection persistante
- À l’examen, rechercher :
- Durée de la crise
- Antécédents d’épisodes de priapisme et quel Tx avait été efficace
- Présence de symptômes associés (fièvre, dysurie, déshydratation et autre douleur)
- Attention : un délai de >4h pour maitriser la crise augmente le risque d’impuissance à long-terme.
- ** Évaluation rapide requise
Accidents vasculaires cérébraux (AVC)
- Complication rare mais associée à un grand potentiel de morbidité/mortalité
- De type ischémique dans la population pédiatrique
- Type hémorragique chez le jeune adulte
Un AVC peut-être présent même si le scan cérébral est négatif, donc il est nécessaire de garder un haut niveau de suspicion. Pour cette raison, l’IRM cérébrale est préférée.
- À l’examen, rechercher :
- Tout Sx neurologique
Crise d’anémie aplasique
- Souvent associée à une infection au Parvovirus B19, entrainant une destruction de cellules précurseures érythroides, et ainsi, une anémie sévère. L’aplasie peut se développer au décours de signes infectieux au parvovirus B19; on note une réticulocytopénie à la formule sanguine, une aggravation de l’anémie et souvent une atteinte des autres lignées (neutropénie, thrombocytopénie).
- À l’examen, rechercher :
- Sx infectieux récents
- Pâleur
Histoire
Rechercher :
- Sx provocateurs (infection, voyage, procédure, hospitalisation récente)
- Antécédents de syndrome thoracique aigu (STA) (soins intensifs, support ventilatoire) Comorbidités : asthme
- Tx de fond : antibioprophylaxie chez moins de 5 ans, hydroxyurée, programme de transfusions chroniques, antécédents de greffe de moelle osseuse (anémie falciforme résolue ou non)
- Tx reçus à la maison avant la visite
Examen physique ciblé
- SV incluant saturation, Pâleur, jaunisse
- Hydratation
- Signes d’infection
- Examen respiratoire (tachypnée, détresse respiratoire)
- Palpation de la rate (à comparer avec l’examen de base du patient, certains patients pouvant présenter une splénomégalie chronique) :
- Examen neurologique
Investigations
- FSC et réticulocytes : comparer aux valeurs de base et attention si anémie non régénérative (c’est-à-dire sans ↑ des réticulocytes) car réticulocytes devraient être augmentés
- Glycémie, ionogramme, urée, créatinine
- LDH, ALT, Bilirubine totale et directe
- Si fébrile: Hémoculture et culture d’urine (d’emblée si moins de 3 ans)
- Culture de gorge, recherche influenza, si symptomatique
- Recherche COVID
- Radiographie pulmonaire si fébrile ou symptômes respiratoires
- Groupe sanguin et cross-match à considérer
- Scan cérébral (IRM) à considérer si symptômes neurologiques
PRISE EN CHARGE
Traitement
Voir aussi Document de Principe de la Société Canadienne de Pédiatrie La prévention et la prise en charge des complications aiguës de l’anémie falciforme
Crise vaso-occlusive (CVO)
- Objectif : évaluation rapide et traitement efficace de la douleur
- Voir aussi : Résumé de prise en charge conjoint Société Canadienne de Pédiatrie, Solution for Kids In Pain, DrépaNoPain du CHUSJ
 du site Youth in Pain:
du site Youth in Pain:
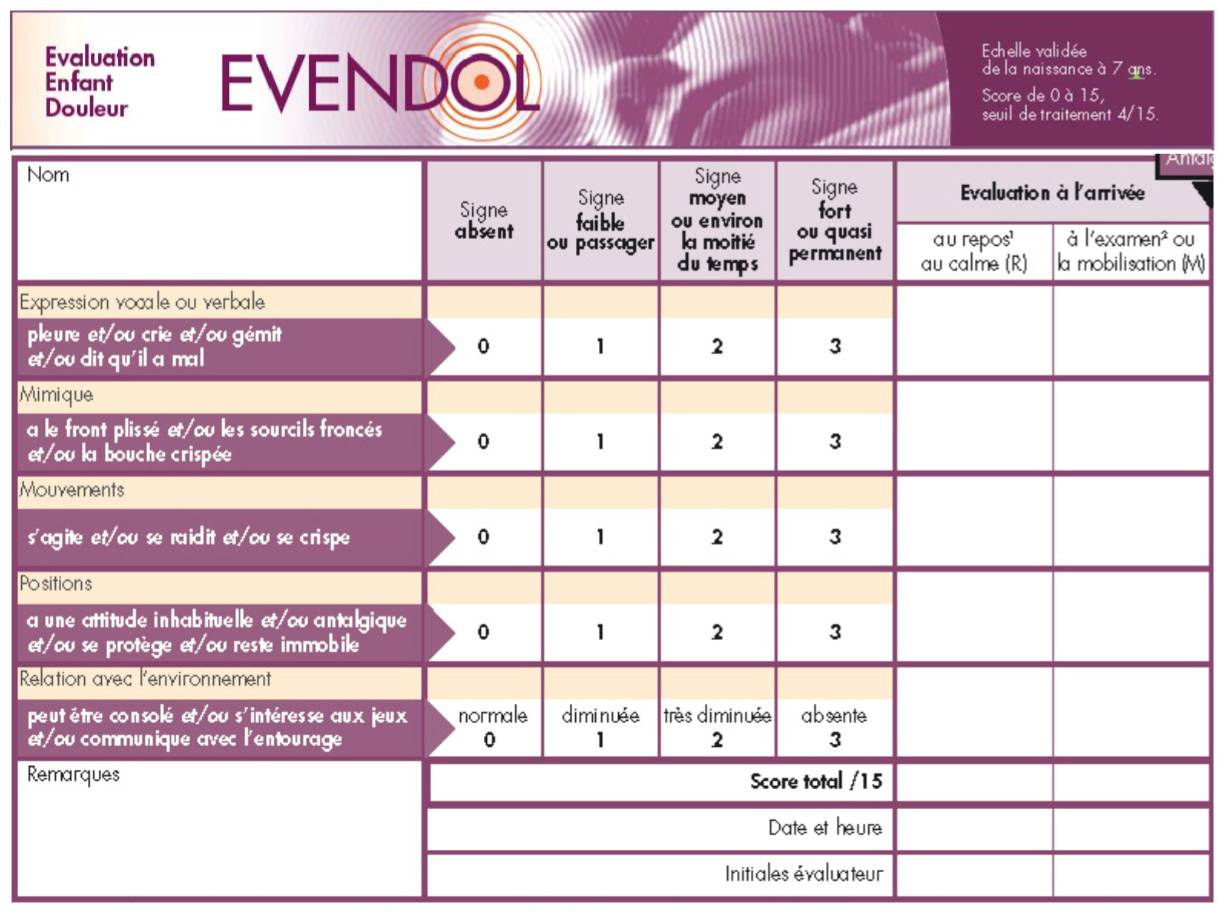
- Plusieurs réévaluations sont nécessaires. Utiliser échelles de douleur (EVENDOL chez le nourrisson et bambin, échelle Numérical Rating Scale 0-10 si 6 ans et plus: Échelle numérique du site Pediadol)
EVENDOL:
L’échelle NUMÉRIQUE
 L’échelle des visages OUCHER
L’échelle des visages OUCHER
Cette échelle serait moins performante
Si possible : Hydratation et médications par voie ORALE (accès veineux souvent évitable si ≥2 ans sans séquestration splénique)
Médications initiales chez >2 ans, puis discuter avec hématologue ou pédiatre selon ressources:
- Hydratation et médications par voie ORALE si possible
- Accès veineux peut être évitable si ≥2 ans sans séquestration splénique
- Utiliser des méthodes non-pharmacologiques:
- Distraction
- Chaleur au site de douleur – Pas de froid!
- Respiration profonde
- Ibuprofène PO 10 mg/kg/dose (max 600 mg)
- Acétaminophène PO 15 mg/kg/dose (si max 975 mg/dose, max 4 x/jour)
- Opioïdes si douleur >5/10:
- Si disponible: Considérer fentanyl intranasal, avec atomiseur, 2 mcg/kg (max 100 mcg IN) x 1 dose OU
- Morphine PO 0,3 mg/kg/dose (Max 20 mg PO) SI À L’HÔPITAL
- À donner initialement si pas de fentanyl IN de disponible ou à donner 20-30 min post fentanyl IN si douleur modérée-sévère persiste (≥ 5/10)
- Si intolérance: hydromorphone PO 0,04 mg/kg/dose (Max 3 mg PO) SI À L’HÔPITAL
- Surveillance opioïdes avec saturomètre en continu
- Si douleur contrôlée adéquatement (<5/10) après >1h , considérer un congé avec prescription d’opiacé PO
- Par ex. Morphine PO 0,2mg/kg/dose (max 10 mg) q 4h prn pour 48-72h et suivi téléphonique dans les 24h (voir feuille congé)
- Si douleur non-contrôlée ou absence de possibilité de suivi en externe: Traitement IV et hospitalisation et/ou transfert vers centre hospitalier pédiatrique
- Patient < 2 ans ou séquestration splénique : Hospitalisation, discuter avec équipe traitante
Algorithme de prise en charge au CHU Sainte-Justine, proposé par 
Fièvre et Syndrome thoracique aigu (STA)
! Administration rapide d’antibio (<1h de l’arrivée) vu l’asplénie fonctionnelle:
Risque infection sévère et rapidement évolutive.
! Le STA constitue une urgence; les patients peuvent se détériorer rapidement: En plus d’une consultation en hématologie, envisager une consultation en soins intensifs et un transfert en centre tertiaire pédiatrique
La concomitance de fièvre et de douleur est fréquente ; il faut donc aussi traiter les symptômes de douleur/crise vaso-occlusive.
Traitements de base:
- Soluté D5%NS aux besoins d’entretien
- Spirométrie incitative (O2 sat> 92% dans un STA)
- Acétaminophène et Ibuprofène PRN
- Antibiothérapie :
Patient vacciné pouvant être traité en externe:
-
- Critère d’inclusion :
- > 6 mois,
- Non toxique, non septique, eupnéique, bien hydraté
- Température < 40 degré Celsius
- Leucocytes >5, <30 x 109/L, neutrophiles >0.5 x 109/L
- Absence de thrombopénie et hémoglobine stable
- Absence de détresse respiratoire ou d’infiltrat à la radiographie pulmonaire
- Absence d’allergie aux céphalosporines
- Absence d’antécédent de septicémie/bactériémie/méningite à pneumocoques
- Douleur sous contrôle
- 1re consultation
- Contact téléphonique assuré, retour à l’hôpital dans les 18-24h assuré
- Critère d’inclusion :
-
- Ceftriaxone IV ou IM 50-80 mg/kg/dose (max 2000 mg) aux 24h x 2 doses
- Observation 2h post (risque réaction hémolytique sévère surtout si ceftriaxone reçu récemment ou fréquemment)
- Ceftriaxone IV ou IM 50-80 mg/kg/dose (max 2000 mg) aux 24h x 2 doses
Patient hospitalisé:
-
- Céfotaxime IV 50 mg/kg/dose (max 2000 mg) q 8h
- Si allergie aux céphalosporines ou patient toxique :
- Remplacer ou ajouter selon le cas Vancomycine IV 15 mg/kg/dose (max 750 mg) q 6h
- Si infiltrat à la radiographie pulmonaire, ajouter :
- Clarithromycine PO 7.5 mg/kg/dose (max 500 mg) q 12h
- Considérer transfusion d’échange en consultation avec l’hématologue dans les cas de STA sévère
Séquestration splénique
- A-B-C
- Soluté
- Si instable : Bolus de NS 10-20 mL/kg en attendant transfusion
- D5 NS besoins d’entretien
- Transfusion de culot globulaire max 5 mL/kg en 2h
- Réévaluer le taux d’Hb post-transfusion avant de donner une autre transfusion en raison du risque d’hypervolémie lors de la « remobilisation » de l’Hb.
- En cas de séquestration splénique, il est conseillé d’éviter de dépasser un taux d’Hb post-transfusionnel de 80-90 g/L.
- Consultation rapide avec hématologue, soins intensifs et/ou centre tertiaire pédiatrique
Priapisme
- Encourager miction, exercice, prendre un bain
- Ne jamais utiliser de la glace
- Si > 2h, considérer hydratation et analgésie IV
- Considérer l’utilisation de pseudoéphedrine
- Consultation hâtive en urologie et hématologie +/- transfert vers centre tertiaire pédiatrique, car un priapisme ne se résolvant pas en < 2-4 heures nécessite une irrigation pénienne.
Accident vasculaire cérébral
- A-B-C
- Oxygène
- Soluté aux besoins d’entretien
- Scan cérébral
- Indication à transfusion d’échange en urgence vs transfusion simple (à discuter avec hématologue)
- L’usage de la thrombolyse n’est pas recommandé en pédiatrie
- Consultation en hématologie, neurologie, USIP et transfert vers centre tertiaire pédiatrique
Crise d’anémie aplasique
- Le traitement en est un de support
- Transfusions si le patient est symptomatique
- Antibiotiques s’il est fébrile
- Une consultation avec l’hématologie +/- transfert vers centre tertiaire pédiatrique sont recommandés
Conseils de départ
Voir pages web dédiées aux familles, CHUSJ:
- Français https://www.chusj.org/fr/Soins-services/A/Anemie-falciforme-(drepanocytose)
- Anglais https://www.chusj.org/en/Care-Services/A/Sickle-cell-disease-(drepanocytosis-)
Douleur:
- Voir Tout doux pour la douleur procédurale
- Documents dédiés aux familles, conjoint DrépaNoPain CHUSJ, Solution for Kids In Pain, Anémie falciforme Qc et SCAGO, de la page Youth in Pain
- Brochure d’information sur les analgésiques opioïdes à courte action dans l’anémie falciforme
- Plan d’action sur le sujet
- Français https://kidsinpain.ca/wp-content/uploads/2023/09/SCDPlanDAction_FR.pdf ET https://kidsinpain.ca/wp-content/uploads/2024/04/Fillable_Complement-au-plan-daction.pdf
- Anglais https://kidsinpain.ca/wp-content/uploads/2023/09/SCDActionPlan_EN.pdf ET https://kidsinpain.ca/wp-content/uploads/2024/04/Fillable_Complement-to-the-action-plan.pdf
- Poster
- Tiré de FOPR CHUSJ Conseils patients-Anémie falciforme et douleur
Fièvre:
- Voir les dépliants de l’urgence CHU Sainte-Justine: https://www.chusj.org/fr/soins-services/U/Urgence#depliants
- En français: Anémie Falciforme et fièvre
- En anglais: Fever and sickle cell anémie
Autres références intéressantes:
- La prévention et la prise en charge des complications aiguës de l’anémie falciforme, Société Canadienne de Pédiatrie
- Évaluation et traitement aigue de la douleur chez les enfants atteints d’anémie falciforme, Société Canadienne de Pédiatrie, Solution for Kids In Pain, DrépaNoPain
- Canhaem consensus Statement on the Care of Patients with Sickle Cell Disease in Canada
- Clinical Guideline Royal Children’s Hospital, Melbourne, Australie
- Clinical Pathway Children’s Hospital of Philadephia, Philadelphie, États-Unis
- National Institute of Health – Expert Panel Report on Management of Sickle Cell Disease
Quand référer
Un patient avec anémie falciforme nécessite un suivi régulier en clinique d’hématologie, idéalement dans un centre dédié en anémie falciforme. Tout nouveau patient devrait ainsi être référé dans un tel centre pour suite de prise en charge, incluant un dépistage des complications chroniques, et discussion pour la mise sous traitement de fond, tel l’utilisation d’hydroxyurée.
Le centre d’hématologie devrait par ailleurs être averti de toute visite à l’urgence, afin de coordonner la suite de la prise en charge, incluant la nécessité d’une visite de suivi dans un délai de 24h en fonction du contexte clinique.
Centre de jour d’hématologie poste 2712 (ou 2111 la fds/fériés)
Transfert vers un centre tertiaire
**Discuter prétransfert**
Numéro de téléphone central téléphonique CCAR: 514-345-4931 poste 4992
H Paquin (Urgence), ED Trottier (Urgence), A Viau (Pharmacie), N Robitaille (Hémato), MJ D Bergeron (Pédiatrie), B Bailey (Urgence), Y Pastore (Hémato)
En ligne Sept 2015,
Révisé EDT, H Paquin 2018, 2020, 2022
Révisé EDT juillet 2024, Ajout algorithme EDT, A Viau Fév 2025